
拿到体检报告时,不少人只会扫一眼“正常/异常”的结论,看到指标只是轻微波动,或者没有明显不舒服,就直接把报告塞进抽屉。可肝硬化这种病,偏偏就爱“藏着掖着”,早期几乎没什么典型症状,等出现腹水、黄疸这些明显表现时,往往已经到了中晚期,治疗难度大大增加。
 一、先避开3个认知误区,别让忽视拖成大病
一、先避开3个认知误区,别让忽视拖成大病诸多人群对肝脏健康存在误解,这成为肝硬化病情延误的主因。人们缺乏对肝脏健康的正确认知,使得肝硬化未能及时被察觉与治疗,情况令人担忧。
误区一:没症状就不用管。肝脏是个“沉默的器官”,早期肝硬化甚至部分中期患者,都可能没有明显不适,顶多偶尔乏力、腹胀,很容易当成劳累或胃病。但此时肝脏的纤维化进程已经在悄悄推进,等出现肝区疼痛、黄疸时,肝脏功能早已严重受损。
误区二:指标轻微升高无所谓。体检时,不少人发现转氨酶、胆红素等指标仅略超参考值,便主观臆断“问题无虞”。由此滋生懈怠之心,将复查之事全然抛却,对潜在健康风险未予重视。但这些轻微波动,可能正是肝脏发出的“预警信号”,长期忽视会让小损伤慢慢累积成不可逆的肝硬化。
误区三:只有喝酒才会得肝硬化。酒精肝确有进展为肝硬化之虞。但需注意,乙肝、丙肝病毒感染、脂肪肝与自身免疫性肝病等,也是诱发肝硬化的常见因素,不可小觑。哪怕不喝酒,只要存在上述问题,不及时干预也可能中招。
 二、体检报告这4类异常,提示肝硬化风险
二、体检报告这4类异常,提示肝硬化风险肝脏相关的体检项目不算少,重点关注这4类异常,一旦出现别拖延,及时找消化科或肝病科医生进一步检查:
1. 肝功能指标持续异常。核心评判指标聚焦于三项,分别为转氨酶、胆红素与白蛋白,它们在相关评估中至关重要,可据此洞察关键状况。转氨酶反复攀升,暗示肝细胞持续受损;胆红素升高,致使皮肤、眼白泛黄,彰显肝脏代谢功能下滑;白蛋白降低,表明肝脏合成功能欠佳,此乃肝功能受损的关键信号,长期异常或引向肝纤维化乃至早期肝硬化。
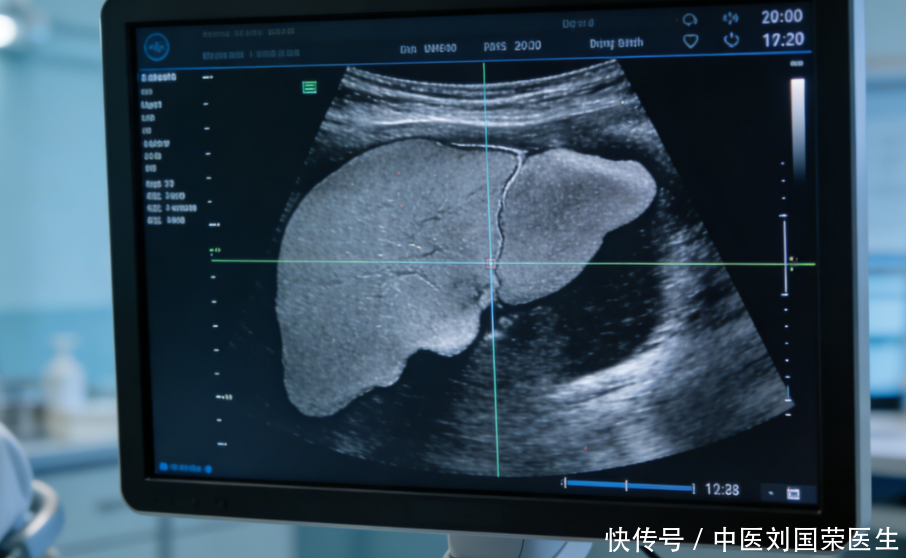
2. 肝脏形态及回声异常。腹部彩超是筛查肝脏病变的常用方式。若报告显示“肝脏体积缩小、形态欠规则、实质回声不均、肝包膜毛糙”,这些皆为肝硬化的典型影像学表征,需予以关注。尤其是出现“门静脉增宽”,可能伴随门静脉高压,是肝硬化进展的重要标志,必须进一步排查。
3. 脾大+血小板减少。肝脏与脾脏借由门静脉彼此相连。一旦肝脏发生硬化,门静脉压力便会升高,致使血液回流受阻,进而造成脾脏淤血,最终引发脾脏肿大。脾脏一旦出现肿大状况,便会过度破坏血小板。随着血小板被大量破坏,血常规检测里血小板的数值也会随之降低。若体检时发现脾大与血小板减少并存,切莫仅求助于血液科。务必联动检查肝脏,以此排除因肝硬化引发的一系列连锁反应,确保检查全面精准。
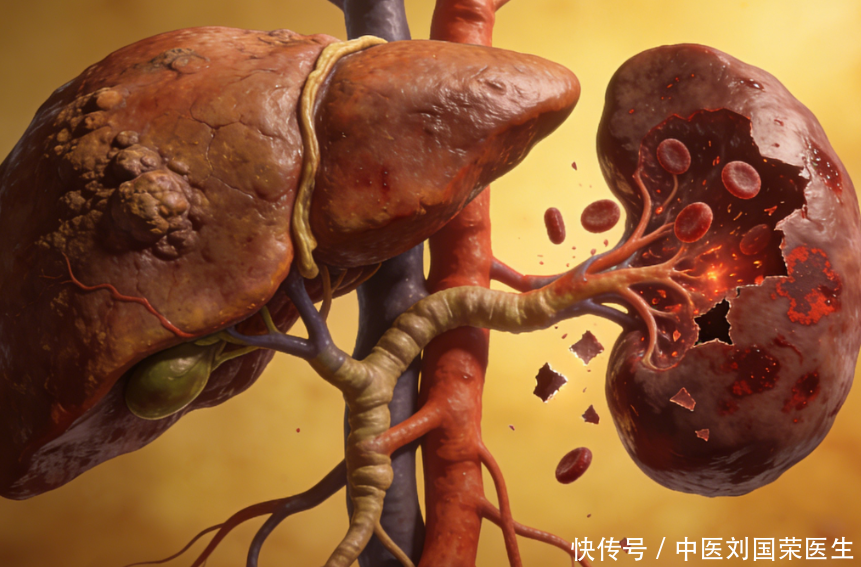
4. 肝纤维化指标超标。部分体检项目涵盖肝纤维化四项。当透明质酸、层粘连蛋白等指标显著升高时,这往往是一种警示,意味着肝脏或许已发生纤维化改变。肝纤维化身为肝硬化的前期阶段,若此时能及时予以干预,仍存在逆转之机。然而,一旦有所拖延,便极有可能朝着不可逆的肝硬化方向发展。
三、明确建议:发现异常后,这么做才对肝硬化虽然可怕,但早期发现、规范干预,能有效延缓病情进展,甚至阻止其进一步恶化。拿到体检报告后,做好这几点:
首先,及时就医,完善进一步检查。发现上述异常后,尽快到正规医院的肝病专科就诊,医生可能会建议做增强CT、磁共振,必要时做肝穿刺活检,明确肝脏损伤程度、是否存在肝硬化及病因,针对性制定治疗方案。

其次,排查病因,从根源控制。如果是病毒感染,要及时进行抗病毒干预;如果是脂肪肝,就要调整饮食、增加运动,控制体重和血脂;如果是酒精肝,必须严格戒酒,避免继续加重肝脏负担。
最后,定期复查,养成健康习惯。即使经过治疗指标恢复正常,也不能掉以轻心,要遵医嘱定期复查肝功能、腹部彩超等项目。同时保持规律作息,避免熬夜、劳累,饮食清淡少油,少吃辛辣刺激、油腻难消化的食物,减轻肝脏代谢压力。

肝脏损伤非一日之功,乃是长期积弊所致。故而,护佑肝脏绝非一蹴而就之事,需持之以恒、悉心养护。别再忽视体检报告里的“小异常”,及时排查、科学干预,才是对自己的健康负责。
配亿多配资提示:文章来自网络,不代表本站观点。